Inhaltsverzeichnis
Ein „offenes Bein“ kann entstehen, wenn die Wundheilung gestört ist. Was gegen die Pein am Bein hilft – und wie man vorbeugen kann.
Wenn eine Wunde am Unterschenkel nur schlecht oder gar nicht heilt, spricht man von einem Ulcus cruris. Diese Pein am Bein kommt nicht allein: denn hinter der Diagnose steckt immer eine andere Erkrankung, die die Wundheilung stört.
Aber wie kommt es dazu? Nun, im Normalfall, wissen Leser:innen dieses Blogs bereits, heilen Wunden dank des körpereigenen „Erste-Hilfe-Programms“ von alleine. Wobei eine „Starthilfe“ durch Desinfektion der betroffenen Körperstelle sowie unterstützende Maßnahmen, mit ausgewählten Produkten von Betadona® diese Wundheilung fördern und beschleunigen können. Denn die Wundheilung ist ein sehr komplexer Prozess, bei dem es darum geht, durch Verletzung entstandene Schäden im Körpergewebe zu verschließen, um so Infektionen, Austrocknung oder andere Folgeschäden zu verhindern.
Bei gesunden Menschen heilt eine Wunde in kürzester Zeit ab. Manchmal ist dieser Prozess allerdings gestört. Dann kann sich aus der tiefen Wunde am Unterschenkel oder Fuß ein Ulcus cruris entwickeln, der nur sehr langsam oder gar nicht heilt. Speziell bei älteren, kranken Menschen wird so aus einer kleinen, zunächst an sich harmlosen Wunde im Laufe der Zeit eine große Wunde, die über Monate oder sogar Jahre nicht heilt.
Inhaltsverzeichnis
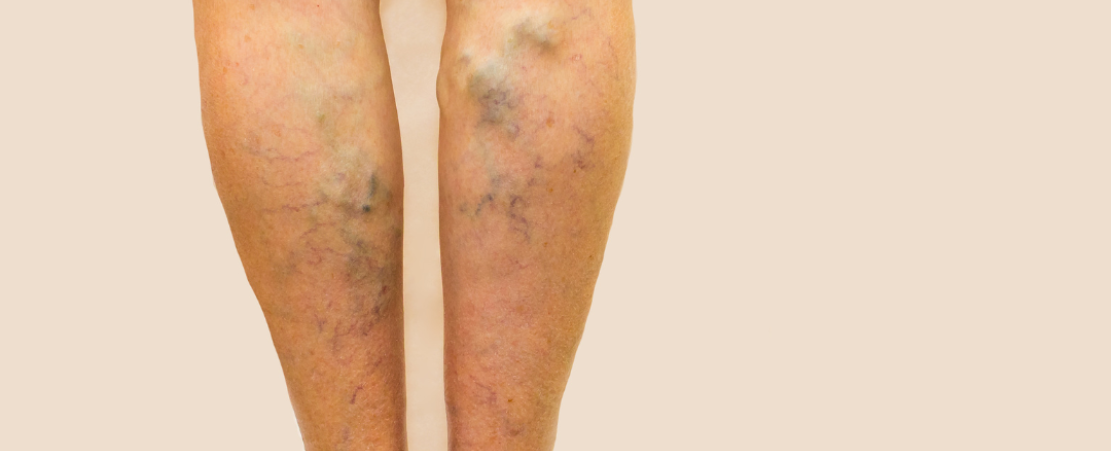
Heilt eine Wunde nach acht Wochen nicht vollständig ab, bezeichnen Fachleute diese als chronische Wunde. Besonders gefährdet für ein Ulcus cruris sind ältere Menschen, die als Grunderkrankung Krampfadern oder Arteriosklerose aufweisen, also Probleme mit Venen oder Arterien und eine schlechte Durchblutung haben. Beinvenen transportieren das sauerstoffarme Blut aus den Beinen zum Herzen. Die Venenklappen sorgen dafür, dass das Blut nicht in die Beine zurückfließt. Bei einer Venenschwäche schließen die Venenklappen nicht mehr richtig. Dadurch staut sich das Blut in den Venen, und die Venen erweitern sich. Der Druck auf das Gewebe und die kleinen Blutgefäße nimmt zu, und Haut und Gewebe werden immer schlechter mit Sauerstoff und Nährstoffen versorgt. In Folge ist die Haut an diesen Stellen leicht verletzbar und Betroffene im wahrsten Sinn des Wortes „dünnhäutig“. Bereits ein kleiner Stoß oder Kratzer reicht aus, um eine Wunde entstehen zu lassen.
Am häufigsten sind Frauen über 75 Jahre betroffen, die sich mit Krampfadern herumplagen. Das heißt, wenn die oberflächlichen Beinvenen beschädigt sind, was man auch „chronisch venöse Insuffizienz“ nennt. Werden diese Krampfadern nicht behandelt, entwickelt sich bei drei bis sechs von 100 Betroffenen mit der Zeit ein Ulcus cruris. Manchmal kann auch ein sogenanntes „postthrombotisches Syndrom“ zu einem Ulcus cruris führen. Dabei sind die Venenklappen durch eine Thrombose geschädigt, sodass es zum Rückstrom und einem erhöhten Druck im Bereich der Hautvenen kommt. Letztlich führt das zu schweren Hautveränderungen. Besonders gefährdet für eine Venenschwäche sind ältere, übergewichtige Personen. Auch langes Stehen, Schwangerschaften und Bewegungsmangel können die Venen schwächen.
Der Ulcus cruris ist ein „stiller“ Feind im eigenen Körper, der sich zumeist schleichend über Monate bis Jahre hinweg entwickelt. Ein offenes Bein macht sich im Alltag durch Schmerzen, Juckreiz und einen unangenehmen Geruch der Wunde bemerkbar und kann zunehmend einschränken. Die Beine fühlen sich zudem ständig schwer und müde an und sind geschwollen, auch Schmerzen und Krämpfe machen jeden kleinen Spaziergang zur Tortur. Infolge der schlechten Durchblutung verändert sich auch die Haut, durch die chronisch venöse Insuffizienz wird diese bräunlich-gelb verfärbt.
Die Behandlung eines Ulcus cruris ist meist langwierig. Schritt 1 für eine erfolgreiche Behandlung eines Ulcus cruris ist das Wissen, welche Erkrankung zum Ulcus geführt hat. Betroffene mit einer schlecht heilenden Wunde sollten möglichst früh eine Ärztin oder einen Arzt aufsuchen. So können schwerwiegende Komplikationen vermieden werden: Gelangen Bakterien in die Wunde, kann sich diese entzünden. Wird die Entzündung nicht rechtzeitig behandelt, kann sich das Ulcus bis zum Knochen hin ausbreiten. Im schlimmsten Fall muss dann der Fuß oder Unterschenkel amputiert werden. Zudem können die Bakterien ins Blut gelangen und zu einer lebensbedrohlichen Blutvergiftung (Sepsis) führen.
Die Behandlung eines Ulcus cruris kann oft mehrere Monate dauern. Damit die Wunde gut abheilt, genügt es nicht, nur diese zu behandeln. Ebenso wichtig ist, dass die ursächliche Erkrankung, etwa eine Durchblutungsstörung, ebenfalls konsequent behandelt wird. Nur so kann das Ulcus dauerhaft abheilen und kommt nicht wieder. Für eine optimale Behandlung ist es unverzichtbar, dass Fachleute aus den verschiedensten Fachrichtungen zusammenarbeiten. Dazu gehören beispielsweise neben Ärztinnen und Ärzten speziell geschulte Pflegekräfte und Therapeutinnen und Therapeuten. Die wichtigste Maßnahme bei einem venös verursachten Ulcus cruris ist eine sogenannte Kompressionstherapie. Betroffene müssen dabei Kompressionsstrümpfe oder elastische Binden tragen. Dadurch wird die Durchblutung in den Venen verbessert. Regelmäßige Bewegung, wie gehen, laufen oder Fahrrad fahren, unterstützt die Venen zusätzlich. Krampfadern können chirurgisch oder mittels Laser verschlossen werden. Physiotherapie und manuelle Lymphdrainage helfen mitunter zusätzlich dabei, Wasseransammlungen aus dem Gewebe zu entfernen. Bei einem arteriell bedingten Ulcus cruris können ein spezielles Gehtraining, Medikamente oder eine Operation dazu beitragen, die Durchblutung in den Beinen zu verbessern. Infrage kommen dabei sogenannte endovaskuläre Eingriffe, wie Ballondilatation oder das Einsetzen eines Stents, sowie gefäßchirurgische Eingriffe, wie eine Bypass-Operation. Im Fall einer begleitenden Arteriosklerose sollten Betroffene mit dem Rauchen aufhören, sich gesund ernähren und einen etwaigen Bluthochdruck behandeln lassen, um das Fortschreiten der Arteriosklerose zu verhindern.
Ein wichtiger Baustein bei der Therapie eines Ulcus cruris ist das richtige Wundmanagement. Wunden benötigen ein lokales Antiseptikum wie z.B. BETADONA® Wund-Gel mit dem Wirkstoff Povidon-Iod, welches umfassend keimtötend und wirksam gegen Bakterien, Pilze, Sporen, Viren und bestimmte Einzeller (Protozoen) ist. Überdies begünstigt eine solche Wunddesinfektion eine rasche, problemlose Heilung. Das praktische Wund-Gel setzt konstant Iod frei, das als Povidon-Iod-Komplex für Haut, Schleimhaut und Wunden gut verträglich ist.
Im Anschluss an die gründliche Reinigung der Wunde wird diese bei Bedarf mit einem Verband bedeckt. Verschiedenste Wundauflagen stehen zur Verfügung, um die Wunde feucht zu halten und vor Verunreinigungen und Infektionen zu schützen. Im leicht feuchten Milieu kann eine chronische Wunde am besten heilen.
Wird die Wunde trotz Behandlung innerhalb von drei Monaten nicht kleiner oder ist diese nach einem Jahr noch nicht abgeheilt, sind spezielle Behandlungen oder eine Operation notwendig. Eine Strategie kann die so genannte Vakuumversiegelungstherapie sein. Bei dieser Therapie wird die Wunde luftdicht mit einem speziellen Verband abgedeckt. An den Verband wird eine Pumpe angeschlossen, die über einen dünnen Schlauch stetig die Wundflüssigkeit absaugt. Ziel ist, dass die Wunde dadurch besser heilen kann. Mitunter ist die Behandlung durch Hauttransplantate nötig. Dabei wird eigene Haut von einer anderen Körperstelle, meistens dem Oberschenkel, entnommen und auf die Wunde verpflanzt.
Um ein offenes Bein präventiv zu verhindern ist folgendes zu beachten:
Quellen:
www.gesundheit.gv.at/krankheiten/haut-haare-naegel/ulcus-cruris.html#was-ist-ein-ulcus-cruris
www.betadona.at/products/betadona-wund-gel/
Werbemittelnummer: AT-BETWC-2300043

Fördert Wundheilung

Besseres Hautbild

Bessere Elastizität

Bessere Flexibilität